Para leer la noticia completa:
Células Madre Mesenquimales derivadas de Cordón Umbilical Pueden dar origen a: células musculares (miocitos), células grasa (adipocitos), células cardíacas (cardiomiocitos), células hepáticas (hepatocitos), células de cartílago (condrocitos), células de hueso (osteocitos), células nerviosas: astrocitos, células epiteliales: fibroblastos, células de tendones: fibroblastos, células pancreáticas: (alfa: glucagon, B: islotes de Langerhans, delta: somatostatina, PP Polipéptido Pancreático
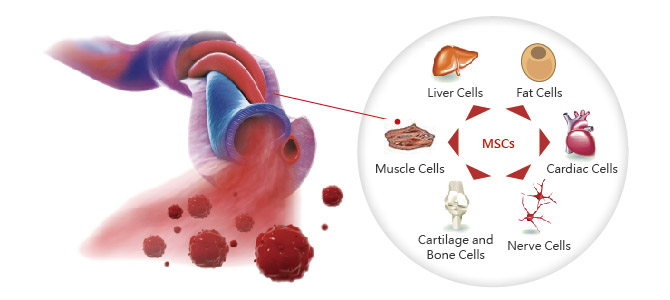
Células Madre Mesenquimales derivadas de Cordón Umbilical Pueden dar origen a: células musculares (miocitos), células grasa (adipocitos), células cardíacas (cardiomiocitos), células hepáticas (hepatocitos), células de cartílago (condrocitos), células de hueso (osteocitos), células nerviosas: astrocitos, células epiteliales: fibroblastos, células de tendones: fibroblastos, células pancreáticas: (alfa: glucagon, B: islotes de Langerhans, delta: somatostatina, PP Polipéptido Pancreático
martes, 30 de agosto de 2016
AnthonyAtala - Imprimiendo riñon humano (TED)
Para leer la noticia completa:
lunes, 22 de agosto de 2016
Células Madre Mesenquimales Derivadas del Cordón Umbilical Ütiles en la Producción de Insulina - Otra Oportunidad de Terapia Celular
Umbilical Cord Derived Mesenchymal Stem Cells Useful in Insulin Production - Another Opportunity in Cell Therapy:
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4961105/sábado, 20 de agosto de 2016
Células madre de médula ósea como tratamiento en EPOC y fibrosis pulmonar.
 |
| Médula Osea |
¿Qué es la enfermedad pulmonar obstructiva crónica o EPOC?
Medicina Regenerativa: Shinya Yamanaka
¿Qué son las células madre? ¿De dónde vienen? Y qué es lo que realmente sabemos de ellas?
 |
| Un grupo de células madre, se ve aquí en verde |
¿Qué son las células madre? ¿De dónde vienen? Y qué es lo que realmente sabemos de ellas?
Esta película con subtítulos en español de 15 minutos proporciona una introducción atractiva, accesible y visualmente impresionante con el mundo de la investigación de células madre. Animación dibujada a mano innovadora, hermosa fotografía celular y entrevistas documentales capturan la fascinación y la complejidad de esta zona de vanguardia de la ciencia.
¿Cómo y por qué los científicos cultivan las células madre en el laboratorio?
¿Cómo y por qué los científicos cultivan las células madre en el laboratorio? Con el mismo director y el estilo visual de Una Historia de Células Madre, mezcla esta película de Timelapse fotografía, acción en vivo y animación dibujada a mano transporta a los espectadores en el laboratorio de cultivo celular. Con subtítulos en español.
Factores de Crecimiento
| Factor | Origen Principal | Actividad Primaria | Comentarios |
| PDGF | plaquetas, células endoteliales, placenta | promueve la proliferación de tejido conectivo, de células gliales y de la musculatura lisa | dos cadenas proteicas diferentes forman 3 formas distintas de dímeros; AA, AB, BB |
| EGF | glándula submaxilar, glándula de Brunners | promueve la proliferación de células mesenquimatosas, gliales y epiteliales | |
| TGF-α | común en células transformadas | puede ser importante para la reparación normal de heridas | se relaciona con el EGF |
| FGF | amplio numero de células; la proteína esta asociada con la MEC | promueve la proliferación de muchas células; inhibe algunas células madre; induce la formación de mesodermo en embriones | por lo menos 18 miembros, 5 receptores diferentes |
| NGF | los mastocitos, eosinófilos, células del estroma de la médula ósea, los queratinocitos | promueve el crecimiento y la sobrevida de neuronas | miembro de una familia de proteínas denominada neurotrofinas que promueven la proliferación de y la supervivencia de las neuronas, los receptores de neurotrofinas son una clase de proteínas relacionadas con identificó por primera vez como proto-oncogenes: TrkA ("trackA"), TrkB, TrkC |
| Eritropoyetina | riñones | promueve la proliferación y diferenciación de eritrocitos | |
| TGF-β | células Th1activadas (células t ayudadoras) y células naturales asesinas (NK) | anti-inflamatorio (suprime la producción de citocinas y la expresión de MHC II), promueve la reparación de heridas, inhibe la proliferación de macrófagos y linfocitos | por lo menos 100 miembros familiares diferentes |
| IGF-1 | principalmente el hígado | promueve la proliferación de muchos tipos celulares | relacionado con IGF-2 y la pro insulina, también llamado Somatomedina C |
| IGF-2 | una variedad de células | promueve la proliferación de muchos tipos de células primariamente de origen fetal | se relaciona con IGF-1 y pro insulina |
Interleucinas y Citocinas
Interleucinas y Citocinas
| Interleucinas | Origen Principal | Actividad Primaria |
| IL1-α and -β | macrófagos y otras células presentadoras de antígenos (CPA) | co-estimulación de CPA y células T, inflamación y fiebre, respuesta de fase aguda, hematopoyesis |
| IL-2 | células Th1 activadas, y NK | proliferación de células B y células T activadas, función de células NK |
| IL-3 | células T activadas | crecimiento de células progenitoras hematopoyéticas |
| IL-4 | células Th2 y mastocitos | proliferación de células B, función y crecimiento de eosinófilos y mastocitos, expresión de IgE y MCH II en células B, inhibición de producción de monocinas |
| IL-5 | células Th2 y mastocitos | función y crecimiento de eosinófilos |
| IL-6 | células Th2 activadas, CPA, otras células somáticas | respuesta de fase aguda, proliferación de células B, trombopoyesis, sinergia con IL-1 y TNF sobres las células T |
| IL-7 | células del estroma del timo y de la medula ósea | linfopoyesis, células T y B |
| IL-8 | macrófagos y otras células somáticas | quimioatrayente de neutrófilos y células T |
| IL-9 | células T | efectos hematopoyéticos y timopoyéticos |
| IL-10 | células Th2 activadas, CD8+, células T y B, macrófagos | inhibe la producción de citocinas, promueve la proliferación de células B y la producción de anticuerpos, suprime la inmunidad celular, crecimiento de mastocitos |
| IL-11 | células del estroma | efectos sinérgicos hematopoyéticos y trombopoyéticos |
| IL-12 | células B, macrófagos | proliferación de células NK, producción de INF-γ, promueve las funciones de la inmunidad celular |
| IL-13 | células Th2, células B, macrófagos | promueve el crecimiento y proliferación de células B, inhibe la producción citocinas inflamatorias de macrófagos |
| IL-14 | células T y células malignas B | regula el crecimiento y la proliferación de células B |
| IL-15 | macrófagos infectados por virus, fagocitos mononucleares | induce la producción de células NK |
| IL-16 | eosinófilos, células CD8+, linfocitos, células epiteliales | quimioatrayentes para células CD4+ |
| IL-17: seis isoformas de todos los genes diferentes; IL-17A, B, C, D, E y F (IL-17E también llamado IL-25) | Las formas A y F sólo se expresa en un subconjunto de las células T, B expresadas en los leucocitos y los tejidos periféricos; C up-regulados durante la inflamación; D expresado en el sistema nervioso y la músculo esquelético; E se expresa en los tejidos periféricos | aumenta la producción de citoquinas inflamatorias, la angiogénesis, afecta a las células endoteliales y epiteliales |
| IL-18 | macrófagos | incrementa la actividad de células NK, induce la producción de INF-γ |
| Interferones | Origen Principal | Actividad Primaria |
| INF-α y -β | macrófagos, neutrófilos y algunas células somáticas | efectos antivirales, inducción de MHC I en células somáticas, activación de células NK y macrófagos |
| INF-γ | células Th1 activadas y NK | inducción de MHC I en células somáticas y MHC II en CPA, activa macrófagos, neutrófilos, células NK, promueve la inmunidad mediada por células, efectos antivirales |
Pericitos : Precursores de Células Medicinales de Señalamiento
 |
| Pericitos rodeando un capilar |
La función del pericito que está siendo estudiada en éste momento es la de célula progenitora, ya que son células relativamente indiferenciadas que pueden diferenciarse dependiendo del órgano en el que se localicen y el estado fisiológico del mismo. Se ha visto involucrado en los siguientes procesos: miogénesis, adipogénesis, neurogénesis, fibrosis, y angiogénesis principalmente.
International Journal of Morphology
versión On-line ISSN 0717-9502
Células Madre Mesenquimales CMMs ahora llamadas Células Medicinales de Señalamiento.
La manipulación y medios de cultivo permiten direccionar al tejido requerido para implantar luego en el paciente aquejado de una especifica patología.
El Profesor Arnold Caplan MD., descubridor de estas células, recomienda ahora que en vez de llamarse Células Madre Mesenquimales, es mejor llamarlas Células Medicinales de Señalización o Comunicación.
 |
| Pericito en color azul turquesa precursores de las Células Mesenquimales |
El Profesor Caplan refiere que esta clase especial de células (Mesenquimales) no tienen nada que ver con el concepto de Células Madre, que su importancia es en el efecto paracrino (local) de corta duración, pero de efectos a largo plazo.
 |
| Ingeniería de Tejidos y Medicina Regenerativa |
- Antiinflamatorias
- Inmunomoduladoras
- Regenerativas









